関節の痛みや可動域制限は、歩行や立ち上がり、衣服の着脱など日常生活の基本動作に直結し、生活の質を大きく左右します。特に変形性関節症や関節リウマチ、外傷後変形などが進行すると、保存療法だけでは十分な改善が得られないケースもあります。そのような重度の関節障害に対する代表的な外科的治療が人工関節です。
人工関節は、解剖学的構造や荷重環境を考慮して設計された医療機器であり、材料科学と臨床医学の融合によって進歩してきました。この記事では、人工関節の構造や素材、歴史的背景を整理し、人工関節置換術の概要や適応疾患、術式の種類について解説します。
人工関節とは
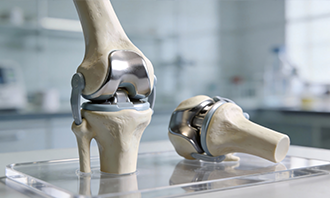
人工関節とは、変形や摩耗によって機能が低下した関節を人工の部品に置き換え、関節機能の再建を図る医療機器です。主に変形性関節症や関節リウマチ、外傷後変形などで強い痛みや可動域制限がある場合に用いられます。股関節や膝関節の症例が多いものの、肩関節や肘関節、足関節などにも適用されています。
人工関節の構造
人工関節の構造は、解剖学的形態を再現しながら、荷重伝達と可動を両立する複数の構成部品から成り立っています。
代表例である人工膝関節全置換術(TKA)では、大腿骨側コンポーネント、脛骨側コンポーネント、両者の間に介在するポリエチレンインサートが基本的な構成要素です。製品によっては膝蓋骨コンポーネントが追加されます。
人工股関節全置換術(THA)では、大腿骨に挿入するステムとヘッド、骨盤側に固定するカップおよびインサートで構成されます。固定方式はセメント固定型とセメントレス型があり、後者では多孔質コーティングなどの表面加工により骨との結合を促進します。
このように人工関節は、機械的強度、摩耗特性、骨固定性を考慮して部品単位で最適化された構造を採用しています。
人工関節の素材
人工関節の素材には、生体適合性、耐摩耗性、耐食性を兼ね備えた材料が使われています。
金属材料としては、チタン合金やコバルトクロム合金が代表的です。チタン合金は骨との親和性が高く軽量であるため、股関節ステムなど骨接触部に多く使用されます。コバルトクロム合金は高い耐摩耗性を持ち、関節摺動面に適しています。
摺動部には超高分子量ポリエチレン(UHMW-PE)が広く採用されており、近年はビタミンE添加型など酸化劣化を抑制した改良材料も開発されています。また、セラミック素材は摩耗粉の低減を目的に股関節のヘッドなどで使用されることがあります。
これらの材料は、ISO規格や各国の医療機器規制に基づき評価されており、長期使用を前提とした安全性と性能が求められています。
人工関節の歴史
人工関節の歴史は、19世紀後半の試行錯誤から始まり、材料科学と臨床医学の進歩とともに発展してきました。初期にはセルロイドや象牙、銀、亜鉛などが用いられましたが、耐久性や感染対策の面で課題が多く、長期使用には適しませんでした。
1960年代に現在の人工関節設計の基盤となる概念が確立され、その後、超高分子量ポリエチレン(UHMW-PE)の改良やコバルトクロム合金、チタン合金の応用が進み、耐摩耗性と生体適合性が大きく向上しました。
現在では長期耐用を前提とした製品開発が主流となり、高齢化社会を背景に臨床件数も増加しています。人工関節は、材料科学と臨床医学の融合によって進歩してきた代表的な医療機器分野です。
人工関節置換術とは
人工関節置換術とは、疾患や外傷によって強く傷んだ関節を、人工の関節に入れ替える手術です。すり減った軟骨や変形した骨の表面を切除し、金属やポリエチレン、セラミックなどで構成された人工関節を体内に設置します。主な目的は、強い痛みを軽減し、関節の動きを改善して日常生活動作を回復させることです。 日本では股関節や膝関節を中心に広く行われています。近年は材料の改良や手術技術の進歩により、長期耐用性が向上し、若年層への適応も拡大しています。ただし、人工関節はあくまで機械的な構造物であるため、術後の筋力維持や生活指導も重要です。
人工関節置換術の適応となる疾患
人工関節置換術の主な適応疾患は、変形性関節症、関節リウマチ、大腿骨頭壊死症、外傷後関節症などです。中でも最も多いのは変形性関節症で、加齢や長年の負担により関節軟骨がすり減り、骨同士が直接こすれ合うことで強い痛みが生じます。膝関節ではO脚やX脚変形を伴うことが多く、歩行障害や階段昇降困難がみられます。
股関節では変形性股関節症が代表的で、日本では寛骨臼形成不全を背景に発症する症例が多いとされています。進行すると脚長差や可動域制限が生じ、生活の質が大きく低下します。肩関節では腱板断裂を伴う変形性肩関節症、肘関節では関節リウマチや粉砕骨折後の変形、足関節では外傷後変形性足関節症などが適応となります。
いずれの関節でも、まずは薬物療法や運動療法などの保存療法が行われますが、痛みが持続し日常生活に大きな支障がある場合に手術が検討されます。適応判断には、画像所見、疼痛の程度、活動性、全身状態などを総合的に評価することが大切です。
人工関節置換術の種類
人工関節置換術には、膝・股・肩・肘・足・指関節など部位ごとに特徴の異なる術式があります。関節の構造や障害の程度に応じて、医療機器の形状や固定方法が選択されます。
人工膝関節置換術は、障害された関節表面を金属やポリエチレンで置換する方法で、除痛効果と機能改善に優れています。術後15年以上で90%を超える安定した成功率が報告され、国内では年間9万件を超える手術が行われています。感染症や深部静脈血栓症などの合併症の可能性はありますが、基本的に安全性と有効性が高い手術と言われています。
人工股関節置換術は、金属やポリエチレン、セラミックで股関節を再建する手術です。材料と手術法の進歩により耐用年数が向上し、術後20年で80%以上の患者で再手術が不要と報告されています。
人工肩関節置換術では、リバース型全人工肩関節置換術が2014年以降普及し、疼痛軽減と挙上機能の改善に優れています。ただし脱臼や感染などのリスクがあり、主に高齢者の腱板機能不全例に用いられます。腱板が残存している場合には全人工肩関節置換術も可能で、近年は良好な機能回復が期待されています。
人工肘関節置換術は、関節リウマチや粉砕骨折などが対象で、上腕側を金属製、尺骨側をプラスチック製部品に置き換えます。半拘束型と非拘束型の2種類があり、10年で85~90%の耐久性が報告されています。ただし再置換の可能性もあり、専門性を要する術式です。
人工足関節置換術は、変形性足関節症などに対して行われます。国内の年間手術件数は約400件と少なく、専門施設で実施されています。術後10年での耐久性は70~85%とされ、感染や人工物の緩みなどの合併症の可能性はありますが、疼痛軽減と生活の質向上が期待できます。
人工指関節置換術では、関節が小さく軟部組織が複雑であることから開発が難航してきました。1958年に金属製ヒンジ型が報告されましたが、合併症が多く次第に使用されなくなりました。1964年にはSwansonによるシリコンエラストマー製の一体型フレキシブルインプラントが使用され、現在も主流です。
医療機器の製造受託ならNISSHAにお任せください
人工関節は、損傷した関節機能を再建し、患者の疼痛軽減と動作機能の改善を目指す高度な医療機器です。医療機器メーカーにとっては、研究開発力だけでなく、安定した製造体制とグローバル規制への対応力も競争力を左右します。
研究開発にリソースを集中したい、グローバルで競争力のある製造体制を構築したい、サプライチェーンを見直して安定供給を実現したいとお考えであれば、幅広い製造受託に対応しているNISSHAにご相談ください。京都本社を中心としたワンストップ体制、約6,000m²のクリーンルーム、ISO13485およびMDSAP認証取得、FDA対応実績など、国内外に対応可能な製造基盤を有しています。詳細につきましてはNISSHAの医療機器製造受託ページをご覧ください。